診療報酬改定が後押しするオンライン診療
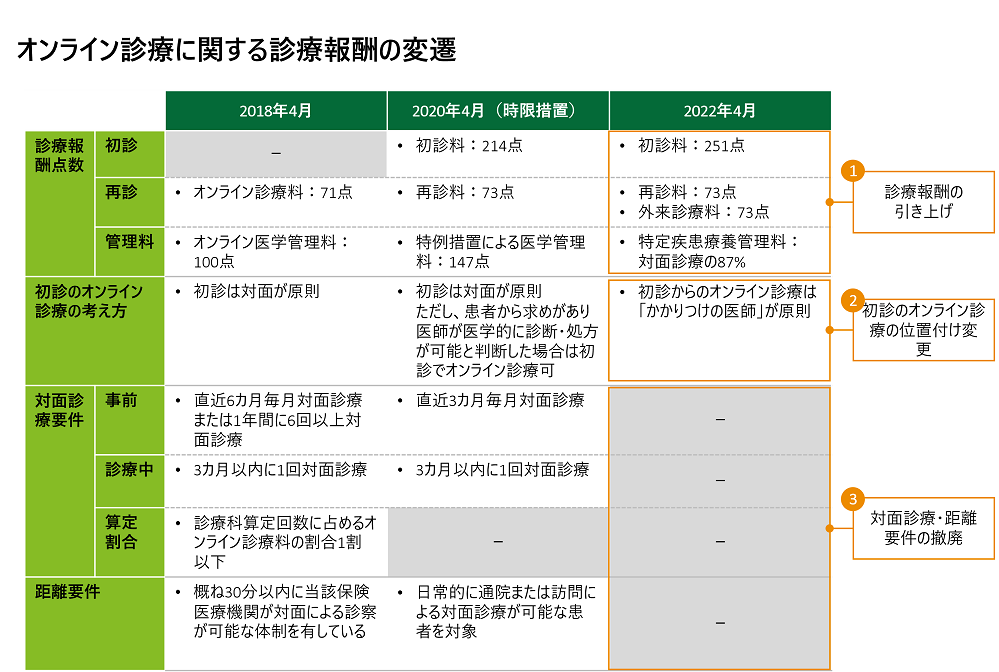
日本では、2018年3月に初めてオンライン診療のガイドラインが制定され、翌4月にはオンライン診療の診療報酬も新設されました。
新設時点では「初診は原則対面診療」でなくてはならず、そのほかにも診療の期間・頻度などいろいろな要件が定められていました。さらに診療報酬が低く設定されていたことから、ガイドラインが制定された当初はオンライン診療を導入する医療機関は限定的でした。
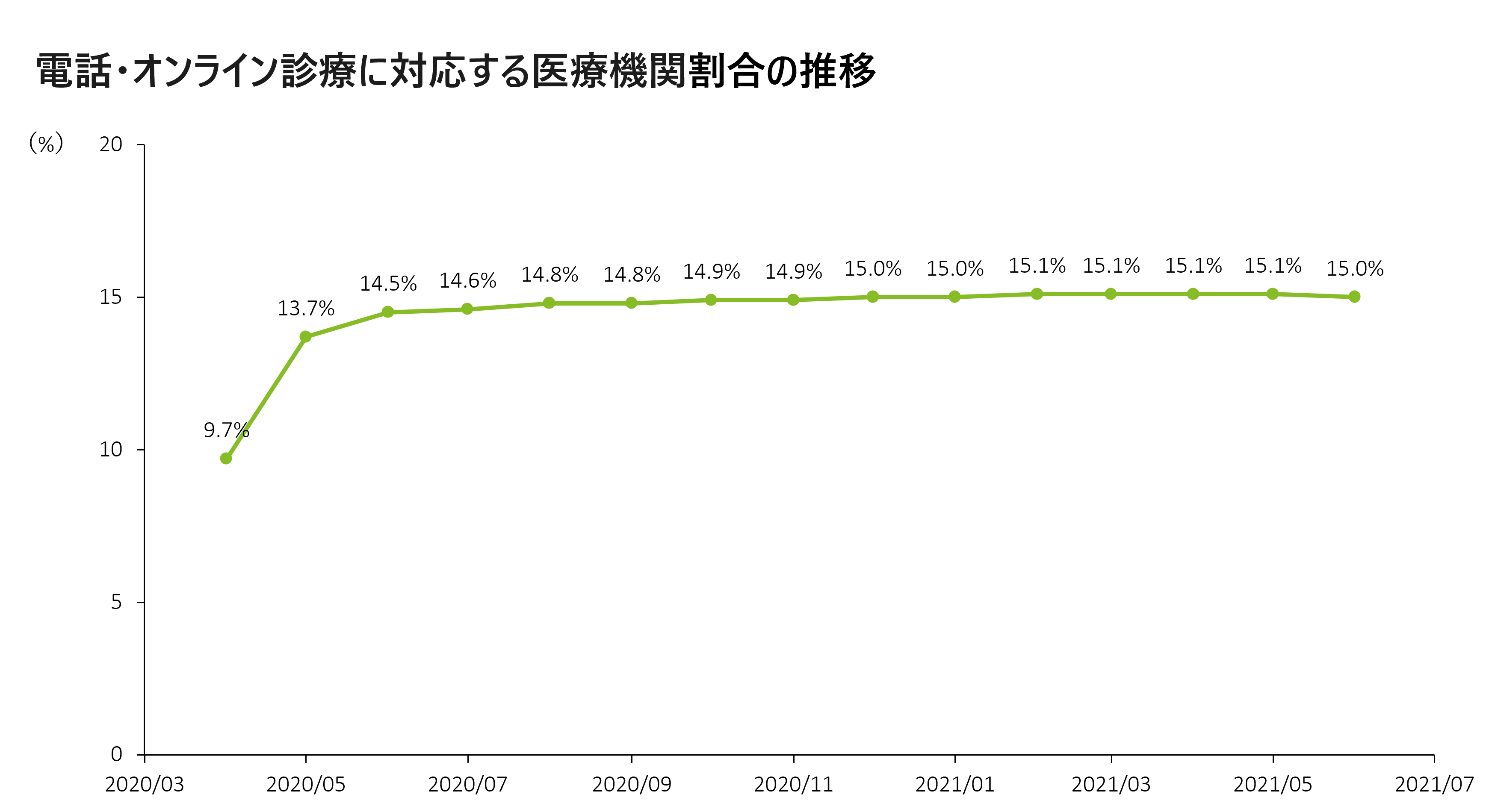
ただ、この状況を一変させたのが新型コロナウイルスの感染拡大です。院内感染リスクを抑えるためにオンライン診療の必要性が高まり、2020年4月の診療報酬改定において特例対応として「初診のオンライン診療」が解禁されました。これによりオンライン診療に対応する医療機関数が急速に増え、解禁後およそ2カ月で対応する医療機関の割合は9.7%から14.5%になりました。
しかしながらその後は伸び悩み、2021年6月時点の電話診療・オンライン診療の導入率は15%程度にとどまっています(*1)。
導入が進まない要因としては、診療と認められるための要件が厳しいこと、予約制であるためオペレーションが変わること、電子カルテとの連携が求められることなどが挙げられます。なかでも最も大きい要因となるのは診療報酬の低さです。慶應義塾大学の研究では、調査対象の17カ国のうち対面診療よりもオンライン診療の報酬が低いのは日本と中国の一部の地域のみという結果でした(*2)。
なお、2022年4月には、オンライン診療の診療報酬が214点→251点(初診料)に改定されました。対面診療(288点)とはまだ差がありますが、この改定がオンライン診療普及に寄与することが期待されています。
世界に目を向けてみると、アメリカのオンライン診療導入率は約80%に上り、中国やイギリスなどでも遠隔医療の取り組みが進んでいます(*3)。国ごとに医療制度や環境が異なるものの、世界的な潮流を考慮すると日本におけるオンライン診療の拡大余地はまだまだ大きいといえるでしょう。
*1:厚生労働省、第17回オンライン診療の適切な実施に関する指針の見直しに関する検討会令和3年10月7日、令和3年4月~6月の電話診療・オンライン診療の実績の検証の結果、p5
*2:慶應義塾大学、Changes in telepsychiatry regulations during the COVID-19 pandemic: 17 countries and regions' approaches to an evolving healthcare landscape
*3: American Hospital、Fact Sheet: Telehealth
オンライン診療と親和性の高い疾患とは
オンライン診療において実現すべきは、「診療の質の担保」「医師・患者の負荷低減」「医療アクセスの向上」の3点です。オンライン環境では診療が難しい病気や症状がある一方、以下の3つの要件に当てはまる疾患はオンライン診療との親和性が高いと考えられます。
- 検査がリモート環境でできるもしくは不要である疾患
- 診察(問診、視診、触診など)のうち触診の重要性が低い疾患
- 症状が急変することが少ない慢性期疾患
これらの要件に当てはまる症状や疾患としては、高血圧、慢性胃炎、脂質異常症、精神疾患、アトピー性皮膚炎、男性型脱毛症(AGA)、勃起障害(ED)、避妊などが挙げられます。一方で下の表からもわかる通り、実際には上気道炎や発熱などの風邪症状においてオンライン診療が多く利用されています。言い換えれば、前述のような「オンライン診療との親和性が高い疾患」では、まだあまり活用されていないということです。
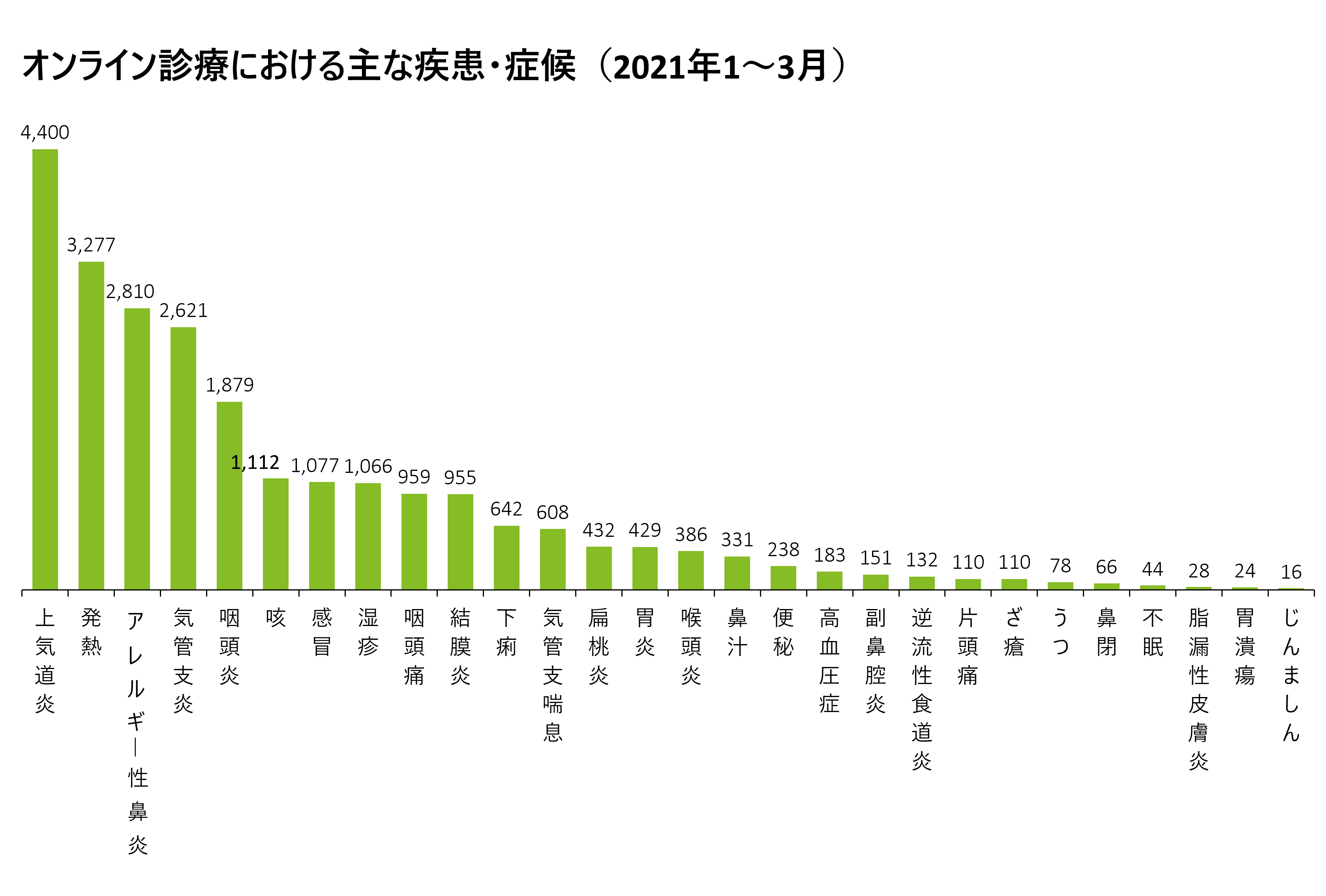
質の向上を目指した医療DX
オンライン診療の普及のためには、オンライン診療を実施する医療機関の増加は不可欠です。さらに、サービスの量だけでなく、質の向上も欠かせません。検査から治療・経過観察まで、プロセス全体が最適化されてはじめて、オンライン診療は幅広い疾患で日常的に活用されるようになるはずです。
日本のオンライン診療はまだ発展途上ではあるものの、すでに特定領域や医療機関では医療のDXが進んでいます。例えば、「高血圧 e-メディカル」は、オンラインで完結できる高血圧症患者向けの診療を行っています。Bluetoothを搭載した血圧計を無料で貸し出し、医師が定期的に測定された血圧データを遠隔で確認できる仕組みです。国内の高血圧患者は4,300万人に上るといわれますが、実際に血圧コントロールを行っている患者は1,200万人にとどまります(*4)。このような現状を踏まえると、治療を受けやすく、継続しやすいサービスは社会的な意義も大きいといえるでしょう。
内科、アレルギー科、皮膚科などを標榜しているクリニック「CLINIC FOR」もオンライン診療の取り組みに注力しています。AGA、ED、低用量ピル、美容などについてのオンライン診療を提供し、予約から処方薬の配送までがすべてオンラインで完結します。また、電子カルテを診療科間で共有しているのも特徴です。内科を併設しているため、万が一副作用が出た場合でも同じクリニック内で診療を受けることができます。
このように日本でも確実に医療のDX化は進んでいます。新型コロナウイルス感染拡大をきっかけにオンライン診療が一定の広がりを見せました。AGAや低用量ビルなどの領域では、オンラインで完結することが患者のサービス選択の決め手の1つとなりつつあります。
しかしながら、診療報酬の低さや提供体制の厳格なルールなどクリアすべき課題はまだまだ山積みです。患者サイドから見ても、先に挙げたサービスはいずれも自由診療であり、だれでも一定の品質を担保された、便利なサービスを受けられる体制にはなっていません。
患者・医療機関の双方が安心してオンライン診療を利活用できるよう、規制緩和も含めて今後も柔軟な議論が求められます。
*4:日本高血圧学会、高血圧治療ガイドライン2019、ライフサイエンス出版、2019年






